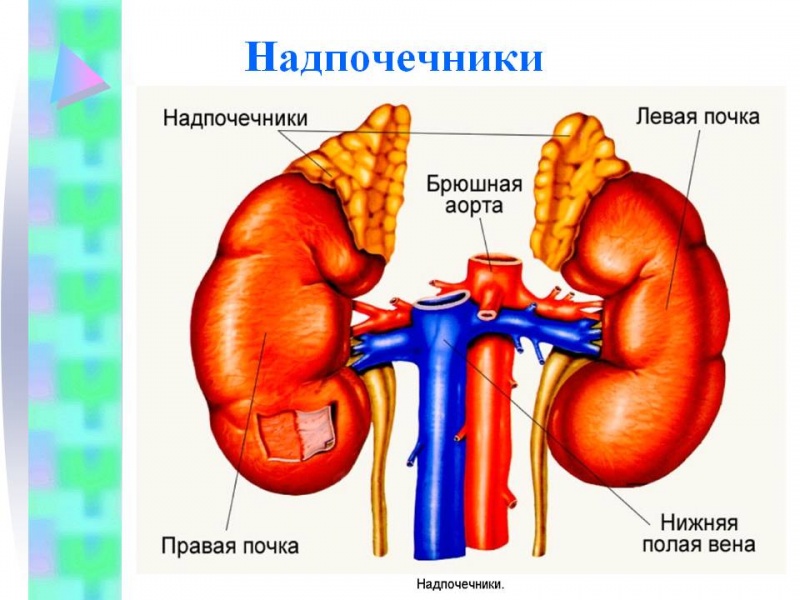
 У человека есть две надпочечники, расположенные над верхними полюсами почек на уровне XI грудного позвонка. Они состоят из поверхностного коркового слоя, на который приходится 90% массы всей железы, и глубокого мозгового. Корковое вещество делят на клубочковую, пучковую и сетчатую зоны. Клубочковая зона является поверхностной и тонкой, сетчатая состоит из переплетенных клеток, что, как сетка, окружающих мозговое вещество. Пучкова зона состоит из параллельных тяжей клеток, заключенных в тонкие мембранозно трубочки, идущие от клубочковой к сетчатой ??зоны. Мозговой слой надпочечников состоит из хромафинной ткани, в которой есть два вида клеток: те, которые образуют адреналин, и те, которые образуют норадреналин. Мозговое вещество вместе с симпатичными ганглиями, в которых также содержатся хромаффинными клетки, относится к так называемой адреналовой системы.
У человека есть две надпочечники, расположенные над верхними полюсами почек на уровне XI грудного позвонка. Они состоят из поверхностного коркового слоя, на который приходится 90% массы всей железы, и глубокого мозгового. Корковое вещество делят на клубочковую, пучковую и сетчатую зоны. Клубочковая зона является поверхностной и тонкой, сетчатая состоит из переплетенных клеток, что, как сетка, окружающих мозговое вещество. Пучкова зона состоит из параллельных тяжей клеток, заключенных в тонкие мембранозно трубочки, идущие от клубочковой к сетчатой ??зоны. Мозговой слой надпочечников состоит из хромафинной ткани, в которой есть два вида клеток: те, которые образуют адреналин, и те, которые образуют норадреналин. Мозговое вещество вместе с симпатичными ганглиями, в которых также содержатся хромаффинными клетки, относится к так называемой адреналовой системы.
Надпочечники интенсивно снабжаются кровью. Иннервация их осуществляется главным образом за счет ветвей брюшного сплетения и ветвей великого брюшного нерва. Кроме того, надпочечники еще получают ветку от нижнего диафрагмального сплетения, Вопрос о иннервацию надпочечников ветвями блуждающего нерва еще не решен.
Корковый и мозговой слои надпочечников имеют разное происхождение их можно рассматривать как две самостоятельные железы внутренней секреции, вырабатывающих различные гормоны и выполняют разные функции.
Гормоны коры надпочечников. Из коры надпочечников выделено более 40 кортикостероидов. Физиологически активными является только 8 из них. ГКС делят на три группы: 1) глюкокортикоиды (гидрокортизон, кортизон и кортикостерон) 2) минералокортикоиды (альдостерон, дезоксикортикостерон) 3) половые гормоны (андрогены, эстрогены, прогестерон). Считают, что настоящими гормонами являются кортикостерон и гидрокортизон, которые определяют все функции этих желез. Остальные вещества е продуктами обмена гормонов. Глюкокортикоиды образуются в клетках пучковой зоны коры надпочечников, минералокортикоиды - в клубочковой зоне, половые гормоны - в сетчатой. По составу гормоны надпочечников е стероидами. Процесс их образования начинается от холестерина. Для их биосинтеза требуется также аскорбиновая кислота.
Глюкокортикоиды влияют на обмен углеводов, белков и жиров, усиливают процессы образования глюкозы из белков (глюконеогенез), а также откладывание гликогена в печени, являются антагонистами инсулина по регуляции углеводного обмена. ГКС вызывают распад тканевых белков, задерживают включения аминокислот в белки организма и ускоряют процесс выделения азота (катаболический эффект). Глюкокортикоиды способны проявлять противовоспалительное действие. Это связано с тем, что названные гормоны снижают проницаемость стенки сосудов за счет снижения активности фермента гиалуронидазы, блокируют секрецию серотонина и гистамина, кининов и систему плазмин - фибринолизин. Под влиянием глюкокортикоидов производятся липокортины, тормозящие влияние фосфолипазы А2 и тем самым подавляют образование из арахидоновой кислоты простагландинов и лейкотриенов, стимулирующих воспалительный процесс. Противовоспалительное действие глюкокортикоидов используется в клинической практике, например, для лечения больных с ревматическими процессами.
ГКС осуществляют значительное влияние на клеточный и гуморальный иммунитет. Доказано, что выше (фармакологические) дозы гидрокортизона обусловливают обратное развитие (инволюцию) пидгрудиннои железы и лимфатических узлов, подавляют выработку антител, тормозящие реакцию взаимодействия чужеродного белка (антигена) с антителом. При этом в периферической крови уменьшается количество лимфоцитов и эозинофилов. Именно иммуносупрессорной действие глюкокортикоидов используется для лечения аллергических заболеваний (например, бронхиальной астмы).
ГКС с другими гормонами (АКТГ) способствуют адаптации организма к новым условиям существования, а также к воздействию различных неблагоприятных факторов (резко выраженные холод и сп? Ка, кислородное голодание, травмы, эмоциональное перенапряжение и т.д.). Поэтому их называют защитными (адаптивными) гормонами.
Минералокортикоиды участвуют в регуляции минерального обмена (баланса электролитов). Активным минералокортикоиды является альдостерон. Под его влиянием усиливается реабсорбция Na + в канальцах почек и уменьшается реабсорбция К +, что приводит к задержке Na + и Сl-в организме и увеличение выделения К +, Н +.
В отличие от глюкокортикоидов, минералокортикоидов способствуют развитию воспалительных процессов. Это объясняется их способностью к повышению проницаемости капилляров и серозных оболочек. Минералокортикоиды участвуют также в регуляции тонуса кровеносных сосудов. Доказано, что альдостерон повышает тонус сосудов и способствует повышению артериального давления. Избыток альдостерона в организме ведет к повышению содержания натрия и снижение уровня калия, к развитию алкалоза и увеличение объема внеклеточной жидкости. Напротив, недостаточность альдостерона в организме обусловливает потерю натрия, дегидратацию тканей и снижение АД (гипотензия).
Влияние половых гормонов надпочечников. Эти гормоны имеют значение для развития половых органов в раннем детском возрасте и появления вторичных половых признаков в тот период, когда внутрищньосекреторна функция половых желез еще незначительна. Кроме специфического воздействия, половые гормоны (эстрогены) оказывают еще и антисклеротическое эффект, прежде у женщин, благодаря высокой их концентрации. Они (особенно андрогены) также способствуют обмену белков, стимулируя их синтез в организме. Вместе с этим половые гормоны влияют на эмоциональный статус и поведение человека.
Регуляция секреции гормонов коры надпочечников. В регуляции кортикостероидов принимает участие гипоталамус. Как уже упоминалось, в ядрах переднего гипоталамуса вырабатывается рилизинг-гормон (кортиколиберин), который поступает через воротную систему в аденогипофиз и способствует там образованию и высвобождению кортикотропина.
Влияние кортикотропина (АКТГ) на процесс образования глюкокортикоидов осуществляется по принципу прямой и обратной связи: кортикотропин стимулирует секрецию глюкокортикоидов надпочечниками, а избыток их в крови приводит к торможению синтеза кортикотропина в аденогипофиза. Таким образом, гипоталамус, аденогипофиз и кора надпочечников находятся в тесной функциональной связи, образуя единую гипоталамо-гипофизарно-надпочечниковой системе.
Стимуляция синтеза глюкокортикоидов коры надпочечников кортикотропином происходит благодаря активности аденилатциклазы, образования цАМФ и цАМФ-зависимой протеинкиназы. Этот процесс происходит в присутствии Са2 +, который помогает кортикотропина соединиться с рецепторами железистой клетки и способствует повышению активности протеинкиназы.
В свою очередь процесс создания АКТГ зависит от уровня глюкокортикоидов в крови "(отрицательная обратная связь), а также от гипоталамического рилизинг-гормона (ГР). Синтез и секреция ГР контролируется уровнем глюкокортикоидов и АКТГ в крови. Однако при стрессе (физическая нагрузка, травма, инфекция, психические нарушения) глюкокортикоиды не тормозят процесс создания ОС. Кроме этого, процесс создания ОС регулируется медиаторами. Так, серотонин и ацетилхолин стимулируют, а норадреналин и ГАМК подавляют его секрецию.
Регуляция синтеза и секреции минералокортикоидов происходит несколькими путями. Первый механизм связан с действием ангиотензина II, под влиянием которого повышается активность поліфосфатидилінозитидного каскада с выходом Са2 + с внутришйьоклитинних депо в цитоплазму, второй - с влиянием АКТГ. Его действие опосредуется образованием цАМФ в присутствии Са2 +, повышение концентрации которого достигается массивным входом его в клетку. Важную роль в стимуляции синтеза альдостерона играет К +. Повышение его концентрации приводит к деполяризации мембраны, что способствует открытию кальциевых каналов, активации аденилатциклазы, повышению уровня цАМФ (подобно действию АКТГ). Ингибиторами синтеза и секреции является дофамин, предсердный натрийуретический гормон и Na + в высокой концентрации. Механизмы синтеза, секреции, влияния и регуляции действия надпочечников половых гормонов рассматриваются в разделе «Половые гормоны».
Гормоны мозгового слоя надпочечников. »Основной гормон мозгового слоя надпочечников залоp-адреналин. Вторым гормоном является поггередник адреналина в процессе его биосинтеза - норадреналин. Мозговая речовийа надпочечников в норме производит примерно 80% адреналина и 20% норадреналина. Адреналин и норадреналин имеют общее название катехоламины, поскольку они являются производными катехол.
Адреналин обладает широким спектром действия на организм. Он влияет на углеводный обмен, усиливает распад гликогена, вызывая уменьшение его запасов в печени и мышцах (есть в этом антагонистом-инсулина), что приводит к увеличению содержания глюкозы в крови (адреналовая гипергликемия). Адреналин имеет липолитическое действие - повышает содержание свободных жирных кислот в крови. Под влиянием адреналина усиливаются энергетический обмен, в том числе и основной, а также образование тепла.
Адреналин вызывает ускорение и усиление сердечных сокращений, улучшает проведение возбуждения в сердце (особенно сильно адреналин влияет на ослабленный сердечную мышцу), сужает через aj-адренорецепторы артериолы кожи, органов брюшной полости »таким образом повышая артериальное давление. Адреналин через p-адренорецепторы подавляет сокращение гладких мышц желудка и кишечника, вызывает при раздражении p-адренорецепторов ослабление бронхиальных мышц, вследствие чего просвет бронхов и бронхиол расширяется. Вместе с тем адреналин вызывает скоррчення радиальных мышц радужной оболочки глаза, в результате чего зрачки расширяются. Под влиянием адреналина через a-адренорецепторы также сокращаются пиломоторы кожи, что приводит к появлению так называемой гусиной кожи и поднятия волос.
Под влиянием адреналина через а-адренорецепторов повышается работоспособность скелетных мышц (особенно, если они устали), возбудимость рецепторов (сетчатки, слухового и вестибулярного аппарата и др.), благодаря чему улучшается восприятие организмом внешних стимулов. При некоторых состояниях организма (охлаждение, эмоциональное возбуждение, кровопотеря, кислородный голод, гипогликемия и др.). Резко увеличиваются образование и выделение адреналина в кровь. Поэтому адреналин образно называют «гормоном тревоги», который препятствует возникновению значительных, опасных для жизни изменений в организме. Возбуждение симпатической нервной системы сопровождается повышением поступления в кровь адреналина и норадреналина. Эти катехоламины посилююсь и продлевают эффекты симпатической нервной системы. Итак, на функции органов и систем адреналин влияет так же, как симпатическая нервная система. Поэтому принято говорить о симпатико-адреналовую систему.
Адреналин в крови и тканях быстро разрушается под действием ферментов МАО (МАО) и катехол-орто-метилтрансферазы (КОМТ). При этом образуются продукты, которые не являются гормонально активными. Поэтому адреналин относят к гормонам с коротким периодом действия.
Таким образом, адреналин играет важную роль в приспособительных, защитных реакциях организма, может вызывать экстренную перестройку функций, направленную на повышение работоспособности организма в чрезвычайных условиях.
Норадреналин имеет признаки гормона и медиатора (трансмиттера), так выполняет функции передатчика возбуждения симпатических нервных окончаний на эффектор, а также в нейронах ЦНС.
Адреналин и норадреналин действуют через специфические циторецепторы клеточных мембран органов-мишеней. Как уже отмечалось, различают два вида адренорецепторов - а-и В. В-рецепторы, в свою очередь, делятся на Рг и Рг-рецепторы. Эффект сокращения гладкомышечных клеток связан с а-рецепторами, а эффект их расслабление (в частности, расширение кровеносных сосудов) - с p-рецепторами. Метаболические воздействия и возбуждения сердечной мышцы осуществляется через p-рецепторы. Механизм действия адреналина связан с системой аденилатциклазы и цАМФ-зависимой протеинкиназы-А, процессами фосфорилирования различных белков клеток.
Регуляция процесса гормонов в мозговом слое надпочечников осуществляется нервной системой. При раздражении брюшных симпатических нервов усиливается, а при их пересечении - уменьшается выделение адреналина и норадреналина надпочечниками. Синтез и секреция катехоламинов связаны с деполяризацией мембраны и увеличением количества Са2 + в клетке. Этот механизм необходим для выделения адреналина и норадреналина путем экзоцитоза. Секреция гормонов мозгового слоя контролируется гипоталамусом, особенно задней группой ядер. На секрецию адреналина влияет также кора большого мозга. Об этом свидетельствуют, в частности, опыты с выработкой условных рефлексов выделения адреналина в сосудистое русло. Выделение надпочечниками адреналина усиливается при эмоциональном возбуждении (страх, гнев, боль и т.д.), мышечной работе, переохлаждении и др.. Выделение адреналина надпочечниками стимулируется также снижением уровня глюкозы в крови (гипогликемией), благодаря чему содержание глюкозы повышается.
При гиперфункции коры надпочечников, что чаще наблюдается при развитии в ней опухоли, отмечается не только усиленное образование кортикоидных гормонов, но и преобладание Ривы половых гормонов коры надпочечников над секрецией глюкокортикоидов и минералокортикоидов. В связи с тем у больных начинают заметно меняться вторичные половые признаки (адреногенитальный синдром). Например, у женщин могут появиться вторичные мужские половые признаки - борода, мужской тембр голоса, полное прекращение менструаций. Наблюдаются ожирение (особенно в области шеи, лица, туловища), гипергликемия, задержка воды и натрия хлорида в организме и др..
Гипофункция коры надпочечников приводит аддисонова болезнь, или бронзовую болезнь. Ранние признаки этого заболевания: бронзовая окраска кожи, особенно лица, шеи и рук, потеря аппетита, тошнота, рвота, повышенная утомляемость при физической и умственной работы, повышенная чувствительность к холоду и боли, высокая восприимчивость к инфекциям и др.. Аддисонова болезнь характеризуется недостаточностью всех гормонов коры надпочечников, прежде минералокортикоидов. Вместе с тем вследствие нарушения цепи обратной связи происходит усиленное образование кортикотропина аденогипофизом, что приводит к посйленои пигментации кожи (меланоподибна действие этого гормона).
При этом заболевании выделяется большое количество мочи (иногда 10 л в сутки). Одновременно больные жалуются на сильную епрагу.
Болевые раздражения, психические травмы вызывают задержку сечотворення (анурия) и выделение молока вследствие резкого увеличения продукции гормонов задней долей гипофиза (вазопрессина и окси-Гоцин).